
|
文字サイズ
背景色
|
|
011-688-7400 |
|
文字サイズ
背景色
|
|
011-688-7400 |

腎臓で作られた尿は腎盂(じんう)、尿管(にょうかん)を通り膀胱にためられます。膀胱が膨らみ、 尿がいっぱいになると尿意をもよおし膀胱が縮んで尿が排泄されます。膀胱の内側は腎盂、尿管、尿 道の一部と同様に移行上皮という粘膜で覆われています。粘膜の下には筋肉組織から成る筋層、膀胱 周囲組織が存在しており、膀胱がんの90%以上は移行上皮から発生したものです。
膀胱がんは60歳以上で増加し、男性は女性の約3倍多く発症する疾患といわれ、喫煙や特定の化学物 質にさらされることなどでその発生頻度が増加することがわかっています。
膀胱がんはその性状から表在性膀胱がん、浸潤性膀胱がん、上皮内がんに分けられます。 一般的に他のがんでは上皮内がんは早期がんとして扱われますが、膀胱がんに関してはむしろ 悪性度が高く注意深く診断・治療する必要があります。
また膀胱以外の臓器(リンパ節や肝、肺、骨など)への転移の有無によって限局性膀胱がん と転移性膀胱がんに分けられます。
膀胱がんが発見されるきっかけとして最も多いのが、痛みを伴わない血尿(無症候性肉眼的血尿)です。
頻尿、排尿時痛、残尿感など膀胱炎のような症状で見つかることもあります。尿管が膀胱に開口する 出口(尿管口)付近にがんができると、腎臓からの尿の流れがせき止められ、腎臓が腫れ上がり背部の 違和感や痛みで発見されることもあります。血尿は自然に治まることも多く、痛みもないことから医療機関の受診をためらううちに、がんが進行してしまう方もいらっしゃいます。
内視鏡で膀胱の中を観察するのが一番確実な方法です。先端が柔らかい細径の内視鏡(ファイバースコープ)は検査の苦痛を緩和し、さらに先端を自在に曲げることができるため、膀胱の中をくまなく観察すること が可能です。これによりがんの個数や大きさ、性状を詳しく知ることができます。
当院では検査医が見ている映像を一緒にモニターで見ていただき、説明を受けながら検査を進めることができます。通常の内視鏡で発見が困難な上皮内がんについてはNBI(狭帯光観察)と呼ばれる特殊な光源での 観察に切り変えさらに詳しく観察しています。
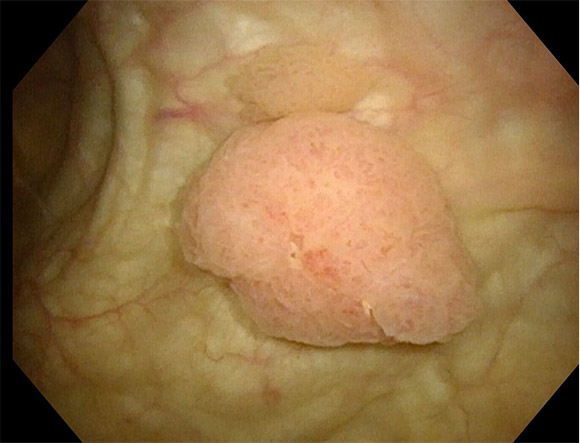 内視鏡での膀胱がんの画像
内視鏡での膀胱がんの画像
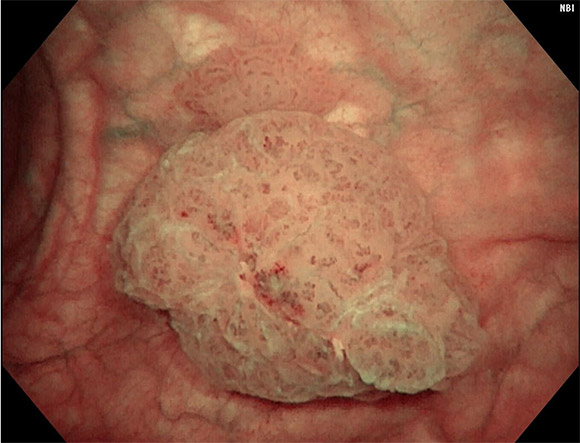 内視鏡での膀胱がんの画像(NBI)
内視鏡での膀胱がんの画像(NBI)
膀胱内にがんが見つかった場合、CTやMRIでがんの根の深さや拡がり具合、他の臓器への転移がないかを確認します。
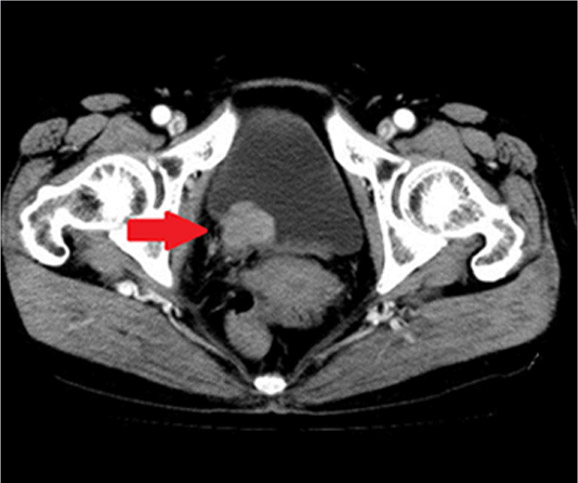
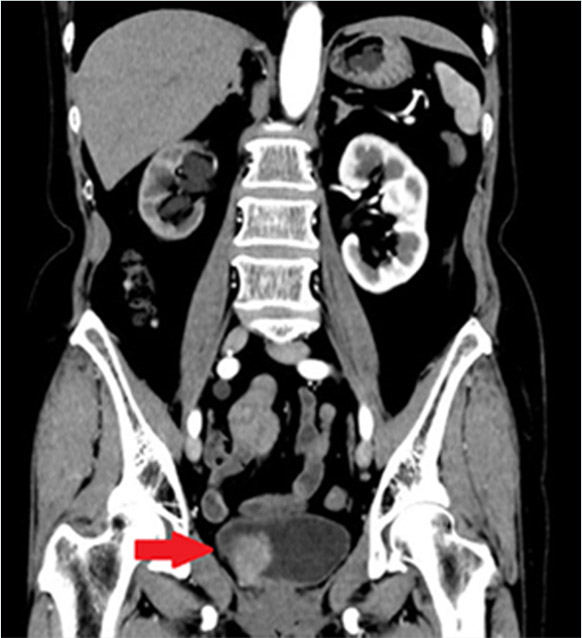
膀胱がんのCT画像
他の臓器への転移がない場合は原則として手術で治療します。
経尿道的膀胱腫瘍切除術は、麻酔をかけ、尿道から内視鏡を挿入し高周波電気メスでがんを切除します。
2017年12月19日に膀胱がん診断の最新技術「PDD」が可能な蛍光内視鏡システムを導入しました。 PDD(光力学診断)は、がん細胞内の光感受性物質が蛍光内視鏡によって赤く光る原理を利用し、通常の内視鏡では見つけにくい小さな病変や平坦な病変を見つけて治療する技術です。 欧米の膀胱がん診療ガイドラインで推奨されている、診断・治療技術です。
膀胱粘膜の表層のみに存在する表在性膀胱癌は、経尿道的膀胱腫瘍切除術(TURBT)による治療が可能ですが、術後の再発率が50~70%以上と高いという課題がありました。
これは、これまでの内視鏡では小さながんや平坦ながんを見つけにくかったことが原因ではないかと考えられています。 PDDを用いた膀胱がん治療では、術前に天然アミノ酸である5-アミノレブリン酸という光感受性物質を含有したお薬を患者さまに飲んでいただきます。 蛍光内視鏡を用いると、通常の白色光では診断が不可能であった病変が、がん細胞に蓄積された光感受性物質が赤く光って観察できるため、小さながんや平坦ながんの見落としが少なくなり、術後の再発が減少することが期待されます。
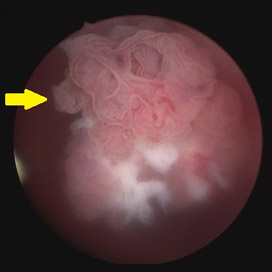 膀胱がん(白色光)
膀胱がん(白色光)
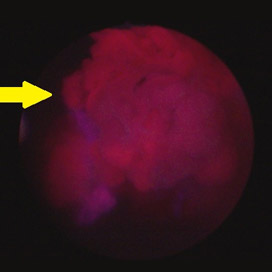 膀胱がん(青色光)
膀胱がん(青色光)
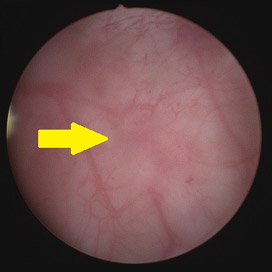 膀胱がん(白色光)
膀胱がん(白色光)
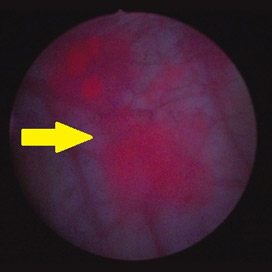 膀胱がん(青色光)
膀胱がん(青色光)
再発予防のために抗がん剤を手術直後に膀胱内に注入します。再発症例や異型度が高い、腫瘍の数が多い場合は補助療法として定期的に注入療法を継続 します。 補助療法にはBCG(弱毒化した結核菌)も使用されます。抗がん剤より効果が高い反面、副作用も多いため、治療に先立ち担当医とよく相談することが重要です。 当院では対象患者様用に治療スケジュールを記載した説明用紙を作成・配布しており、今後の治療計画 に不安を持つ患者様にご好評いただいております。
がんが筋層まで達している場合や、それ以外のがんであっても内視鏡手術で十分切除できない場合、注入 療法が奏功せずがんが繰り返し再発する場合には膀胱全摘除術を考慮します。膀胱を摘出すると尿の出口 を作成する必要があります。新たな尿の出口を作成する手術は尿路変向術と呼ばれ、膀胱全摘と同時に行 われます。尿路変向の方法としては、おなかに尿の出口(ストーマ)を作成し採尿袋(パウチ)を取り付 ける方法や、小腸を利用し新たに膀胱の代わりとなる袋を作成し、今まで通り尿道から排尿する方法など があります。2017年9月から腹腔鏡下膀胱全摘術を行っております。
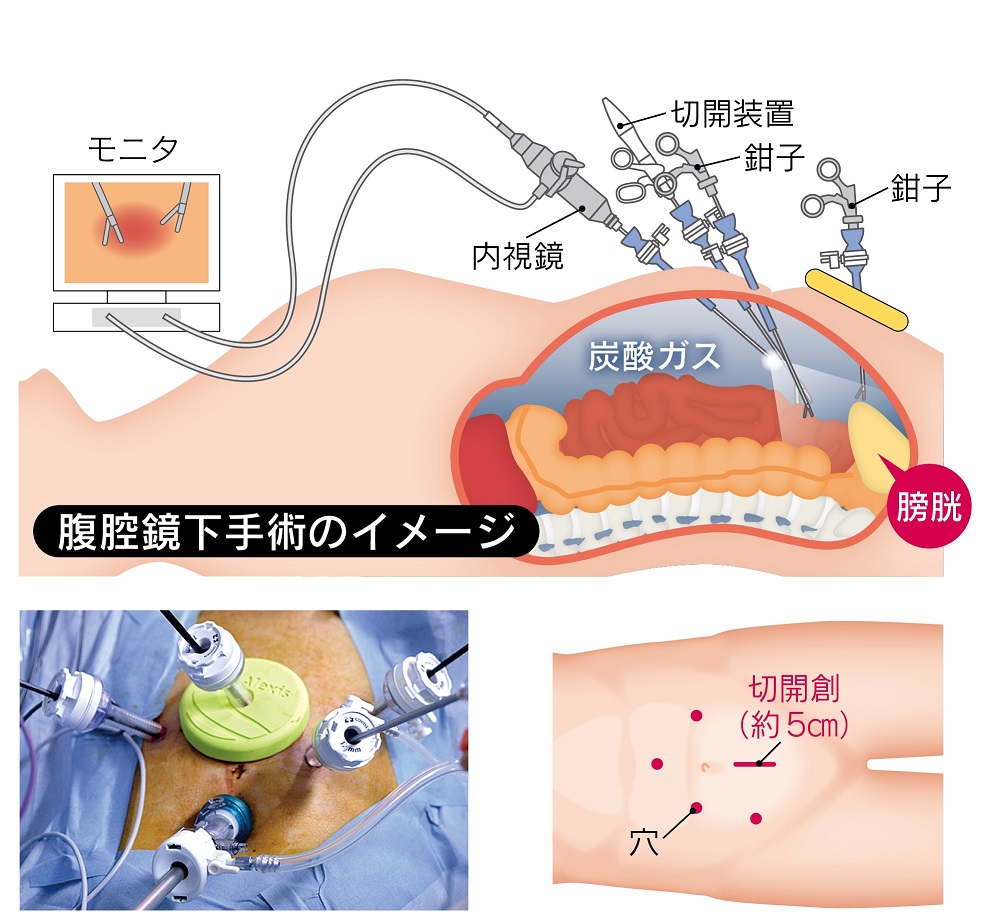 腹腔鏡下手術のイメージ
腹腔鏡下手術のイメージ
切除できないがんや他の臓器への転移を伴うがんに対し行われます。また手術後であっても再発の危険性 が高い症例で行うことがあります。 当院ではシスプラチンとゲムシタビンの2種類の薬剤を組み合わせたGC療法を主に行っています。肺やリンパ節転移には比較的効きやすく、骨や肝転移には効きにくいと言われています。 膀胱内注入療法とは異なり血管からの全身投与となりますので、骨髄抑制や食欲不振、脱毛など全身的な 合併症が起こることがあります。
全身状態や他の合併症などの関係で全摘手術や全身化学療法ができない患者様や、他の治療法と組み 合わせることで膀胱温存を目的に行うことがあります。さらに対症療法として、血尿を止める目的や骨転移の痛みを和らげる目的で用いることもあり、照射範囲や部位にもよりますが、当法人の放射線治療科でも実施可能です。
膀胱がんは比較的早期に自覚症状が出現するため、発見時70%?80%は表在性がんと言われています。
適切な治療を施せば、表在性膀胱がんの5年生存率は80%以上と良好ですが、再発が多く、中には浸潤性膀胱がんへ性質が変化するものもあり、術後も医師の指示通り定期検診を継続することが重要です。